医保数据 门诊统筹保障水平是如何影响住院率的?
上周五(10月16日),中国医疗保险推送了一篇关于职工医保门诊统筹改革影响的文章:《医保数据分析 | 职工医保门诊统筹改革如何影响患者就医?》。文章利用中国医疗保险研究会2017年职工医保抽样数据进行了相关分析研究,发现门诊统筹改革提高患者门诊服务利用率的同时,降低了住院率。
鉴于各地基金承受能力不同,选择的门诊统筹方式各异,我们继续考虑这样一个问题:门诊统筹保障水平的差异如何进一步影响患者就医?是否放大了部分改革地区的门诊统筹效果?
我们首先利用中国医疗保险研究会2017年职工医保抽样数据,统计了66个地区(其中门诊统筹改革地区26个),每位患者一年中的所有门诊和住院信息;其次根据门诊统筹改革地区公开政策文件,对其门诊统筹政策进行归纳整理;最后对不同门诊统筹模式下的患者就医行为进行比较。

改革选择:三种门诊统筹模式
根据26个改革地区2017年门诊统筹政策文件和门诊统筹改革情况,将其划分为三种模式:
第一种为“一般模式”。选择这一模式的地区最多,共有13个。门诊统筹的特点是,一般都设有门诊报销起付线(几十元到2000元不等)和封顶线(几百元到几千元不等),同时还对不同等级医疗机构,或不同群体(退休职工和在职在职工)设置不同的报销比例,在这一模式下,患者门诊保障水平普遍不高。
第二种为“无起付线模式”。选择这一模式的既有广州、深圳等经济发达地区,也有银川、固原等经济欠发达地区。在这一模式下,除了无起付线,封顶线和报销比例设置与“一般模式”相似,因此门诊保障水平略高。本文将金华门诊统筹模式视为无起付线。
第三种为“无封顶线或高封顶线模式”。选择这一模式的有北京、上海、东莞、厦门和杭州经济发达地区,这些地区的共同特点是,外来人口较多、职工医保基金较为充裕、医疗资源也相对丰富。其中,东莞、厦门和杭州门诊统筹模式,也可视为既无起付线也无封顶线。可以看出,这一门诊统筹模式,对参保患者的门诊保障程度最高。
表1:26个改革地区门诊统筹模式选择

注:作者感谢中国医学科学院医学信息研究所叶媛、刘阳、彭博提供政策文件整理支持。
改革效果:门诊保障水平越高,门诊住院替代关系越明显
分析发现,相对未改革地区,改革地区不同门诊统筹模式产生的改革效果存在差异。
第一,从职工医保患者医疗服务选择人数占比情况来看,未改革地区每100个患者中就有11个人住过院,每100个患者中就有79个人去过门诊,每100个患者中接近10个人一年中既看过门诊又住过院。
以此为参照,改革地区虽实现了门诊统筹,但门诊保障水平为门诊统筹(一般模式)时,患者就诊行为与未改革地区并无较大差异,甚至一年中看过门诊的人数占比(71.7%)还低于后者(79.2%),既住过院也看过门诊的人数占比(18.6%)高于后者(9.8%)。同时,尽管门诊统筹(无起付线)降低了患者住院的比例(每100个人中仅有2人住过院),提高了患者门诊的比例(每100个人中有85个人去过门诊),但一年中既住过院也看过门诊的人数占比并不低(12.4%),也高于未改革地区的9.8%。仅在门诊统筹(无封顶线或高封顶线)下,患者就医行为出现较大转变,每100个患者中住过院的仅有2人,去过门诊的有88人,既住过院也去过门诊的有9人。
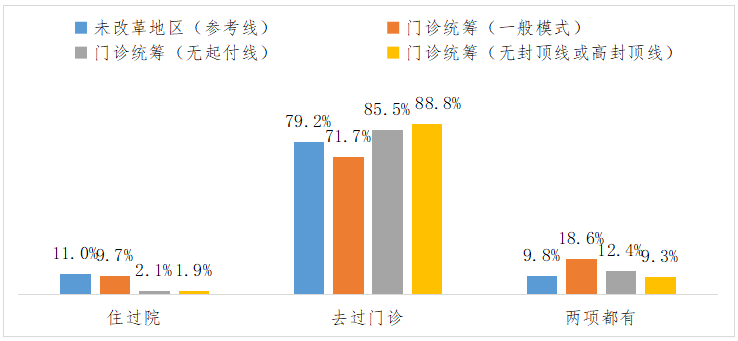
图1:门诊统筹模式与职工医保患者医疗服务选择人数占比情况
注:1.住过院的人数占比根据当年住过院的患者人数占参保地患者总人数的比例计算得来;2.去过门诊的人数占比根据当年去过门诊的患者人数占参保地患者总人数的比例计算得来;3.两项都有的人数占比根据当年既住过院又去过门诊的患者人数占参保地患者总人数的比例计算得来。
从各改革地区住院人数占比具体情况来看,门诊统筹(无封顶线或高封顶线)下,职工医保住院人数占比普遍较低,均低于全国平均水平(2018年为18.3%)。同时,其他门诊统筹模式下的广州、深圳、福州、天津、常州、南通等地住院人数占比也不高。如果将住院人数占比作为住院率的替代变量,深圳、厦门和北京住院率分别仅为7.7%、9.2%和10.7%。
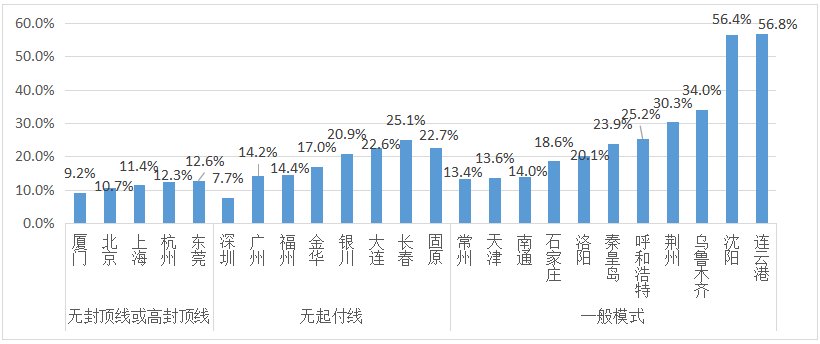
图2:门诊统筹地区职工医保患者住院人数占比
注:1.因样本量问题,图中剔除了济南、淄博和潍坊的数据,但并不影响本文大样本数据下的分析结果。
2.住院人数占比根据当年住过院的患者人数占患者总人数的比例计算得来。
第二,从职工医保患者年医疗服务利用次数构成来看,未改革地区中,患者年医疗服务利用总次数中,门诊服务利用次数占86.2%、住院服务利用次数占13.8%,这意味着,患者每6次门诊中可能就有1次住院。
以此为参照,门诊统筹(一般模式)下,患者就医与未改革地区无显著差异。
但在门诊统筹(无起付线)下,患者每20次门诊中才有1次住院,门诊保障水平(无封顶线或高封顶线)下,患者每34次门诊中才有1次住院。这意味着,门诊统筹改革有助于降低患者直接去住院的可能,且门诊保障水平越高,政策效果越明显,门诊服务和住院服务的“替代关系”也越强。
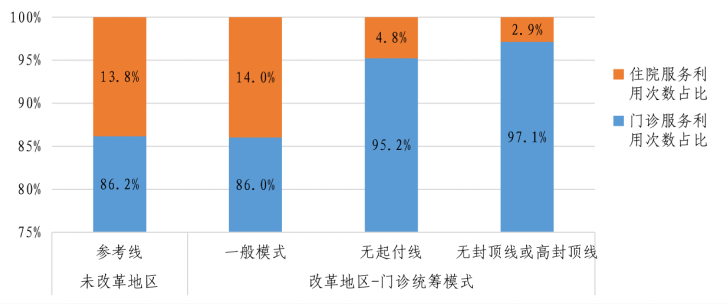
图3:门诊统筹模式与职工医保患者年医疗服务利用次数构成
注:我们统计了样本中各地区每位职工医保患者一年中的门诊服务次数和住院服务次数。
1.住院服务利用次数占比根据患者年住院服务次数占年住院服务次数和年门诊服务次数之和的比例计算得来;
2.门诊服务利用次数占比根据患者年门诊服务次数占年住院服务次数和年门诊服务次数之和的比例计算得来。
小结
已有文献研究表明,相对住院服务,患者门诊服务的价格敏感性更高。也就是说,门诊统筹通过降低患者的门诊实际支付价格,会显著提高参保患者看门诊和开药的概率,促使参保患者消费更多的门诊服务。这也是我们发现门诊统筹改革会提高参保患者门诊服务利用率的主要原因。
但这些门诊服务是否会进一步转化为住院,即是否会替代住院服务或降低住院服务的利用?上述分析显示,这可能取决于门诊统筹的保障水平。
对于门诊保障水平较高的改革地区而言,如门诊统筹无封顶线或高封顶线,参保患者在门诊即可获得所需的大部分医疗服务,门诊住院转化率较低。
而在门诊保障水平相对较低的情况下,如起付线较高、封顶线较低,也有报销比例,这种门诊统筹制度设计,在提高参保患者门诊可及性、可负担性的同时,可能因门诊保障不足,并不会降低患者住院的概率,反而提高了住院的可能性。
当然,并不是说各统筹区门诊统筹改革都要走向高保障,门诊统筹模式的选择,不仅取决于当地医保基金情况,更取决于医疗服务供方特征等。
因此,调整职工医保个人账户计入办法,走向门诊共济保障,如何在门诊保障和住院保障之间寻求一种平衡,既达到优化医疗资源配置的目的,也不会加重患者负担,还需要探索适合门诊医疗服务特点的支付方式和支付制度,合理设计患者成本分担方式。