早期霍奇金淋巴瘤复发何去何从?
经危险度分层指导的一线治疗下,早期(Ⅰ-Ⅱ期)经典型霍奇金淋巴瘤(HL)预后很好。为降低化疗对患者的毒副反应,研究者们开展了多项临床试验,观察降低治疗强度后对其生存的影响。结果发现对于部分患者除去某些化疗药或者放疗后,部分患者的无进展生存会受到影响。而当前对这些早期患者一线治疗后复发的疾病特点、治疗方法、预后等情况认识不足。近日,Journal of Clinical Oncology上发布了德国霍奇金研究组HD10和HD13试验中早期HL患者复发后接受自体造血干细胞移植(ASCT)或常规化疗后第二次无进展生存时间(PFS)和复发后总生存时间(OS)数据。

研究背景及目的
HL是一种治愈希望较高的恶性淋巴瘤。在现有的治疗模式下,研究者们通过各种临床试验,不断探索通过降低治疗强度对生存的影响。有些临床试验如HD10试验中,早期HL患者接受2程ABVD加20 Gy局部放疗,在生存上不逊于强化疗;而在HD13研究中,去除某些化疗药,PFS受到影响。早期HL复发后疾病特点如何?怎样的治疗模式最佳?疗效怎样?这些都是悬而未决的问题。德国霍奇金淋巴瘤协作组对HD10和HD13多中心试验中早期HL复发患者肿瘤特点、接受常规化疗和ASCT后的生存进行了分析,为特定人群治疗模式的选择提供依据。
研究方法
该研究来自于GHSG数据库中两项多中心随机研究HD10和HD13数据分析。患者均为早期经典型HL患者。HD10试验中,患者接受2程或4程ABVD化疗加20或30 Gy侵犯野放疗。HD13试验中,患者接受2程ABVD、2程AVD、2程ABV或2程AV加20Gy侵犯野放疗。HD10试验2程和4程ABVD两组疗效相当。HD13试验中,ABV和AV组逊于ABVD和AVD组。
入排标准
HD10和HD13试验中,完成一线治疗后至少3个月以上复发的患者。成功接受ASCT患者才能分配至ASCT组。HD13试验中,只接受2程ABV 或2程AV化疗的认为治疗强度不足;HD10试验中,接受4程ABVD者被认为治疗过度。
治疗方案
一线治疗后复发的患者随机分为两组:一组接受大剂量化疗和ASCT ,另一组接受常规化疗如BEACOPP、ABVD等。
研究终点
主要研究终点为第二次PFS,即从第一次复发接受干预后,至第二次复发或进展或任何原因的死亡时间间隔。次要研究终点为复发后OS,即复发日期至任何原因的死亡时间间隔。
研究结果
人群特征
两个试验总共入组174例患者,其中HD10试验53例,HD13试验121例。复发主要发生在首诊后的12个月以上且主要为I-II 期患者。85例(49%)接受常规化疗,70例(41%)接受ASCT,11例(6%)接受放疗,4例(2%)接受姑息性单药治疗。
表1 复发患者的特征
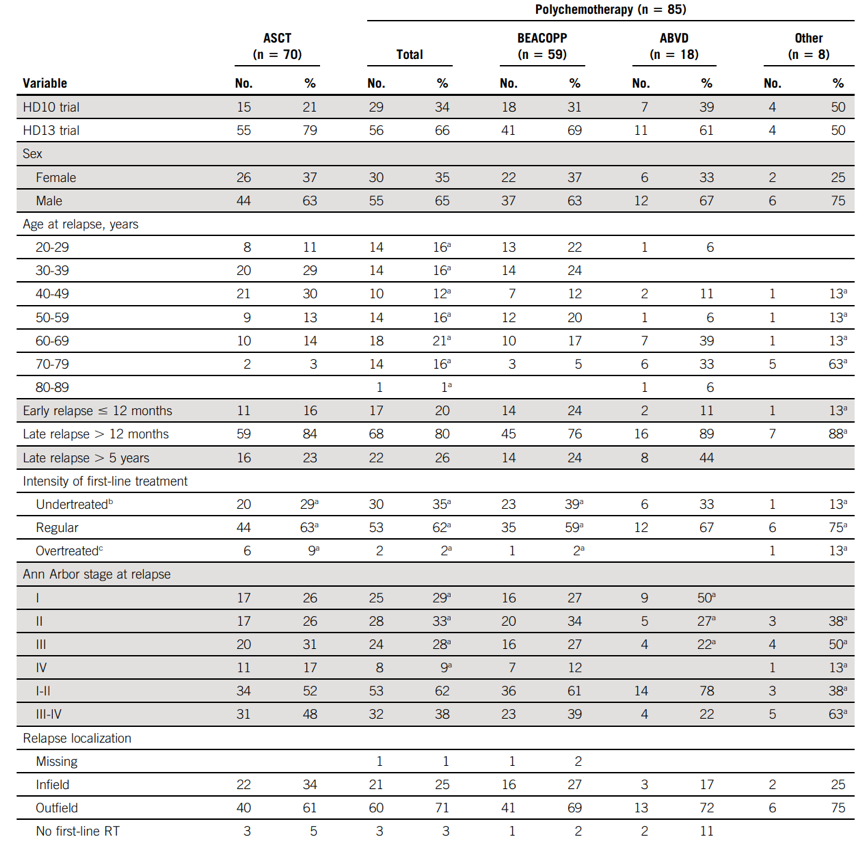
年龄分组对治疗选择的影响
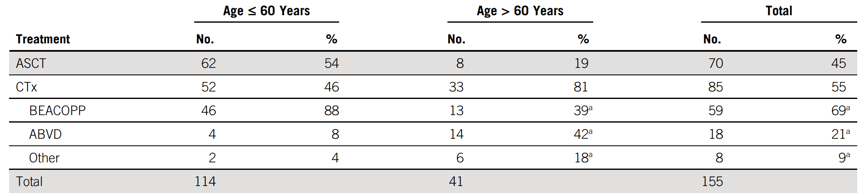
>60岁主要接受常规化疗(81%), ≤60岁主要接受ASCT(54%)治疗
表2 复发时年龄对治疗的选择
疗效性
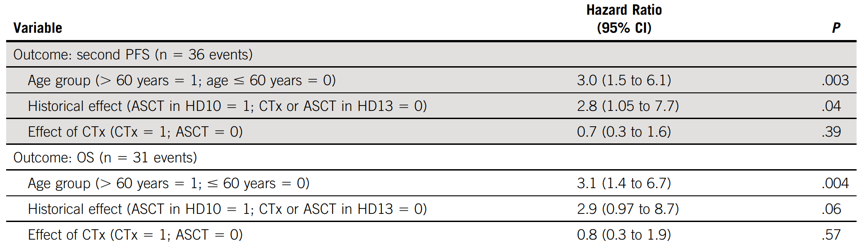
HD10试验中,总体研究人群常规化疗和ASCT相比,第二次PFS无显著差异。细分而言,>60岁显著差于≤60岁患者(HR, 3.0; 95% CI, 1.5~6.1; P =0.003) ;ASCT组的第二次PFS短于常规化疗组(HR, 2.8; 95% CI, 1.05~7.7; P=0.04)。OS结果类似。
表3 HD10试验中年龄和ASCT对PFS和OS的影响
HD13试验多因素分析中,同样证实≤60岁组2年PFS率高于>60岁组,常规化疗组2年第二次PFS率为94.0%(95% CI, 85.7%~100%),HSCT组 83.3%(95% CI, 71.8%~94.8%)。常规化疗组2年OS为97.2%(95% CI, 91.7%~100%) ,ASCT组为88.4%(95% CI, 78.7%~98.1%)。
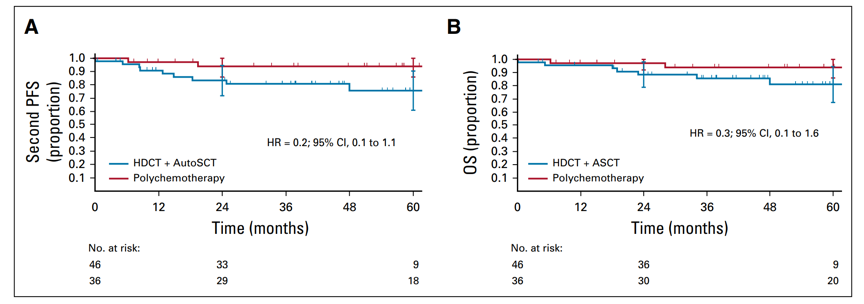
图1 HD13试验中复发患者接受不同治疗(A)第二次PFS(B)OS比较
研究结论
早期HL复发多数发生在初诊后12个月以上。诸如BECOPP方案化疗常作为二线治疗方案,取得与ASCT相当的二次PFS和OS。因此,对于条件有限或不适合ASCT的早期HL治疗后复发的患者,常用的BEACOPP多药化疗化疗是合理的治疗选择。
参考文献
Brockelmann PJ, Muller H, Guhl T, et al. Relapse After Early-Stage, Favorable Hodgkin Lymphoma: Disease Characteristics and Outcomes With Conventional or High-Dose Chemotherapy. J Clin Oncol 2020:JCO2000947.