CLL到底怎么治?
2020年10月18日,在第八届全国血液肿瘤学术大会上,南京医科大学第一附属医院血液科主任、江苏省人民医院浦口慢淋中心的李建勇教授就《如何提高中国CLL的研究水平》进行主题演讲。
B细胞慢性淋巴增殖性疾病(B-CLPD)是一组累及外周血和骨髓的成熟B细胞克隆增殖性疾病,其诊断与鉴别诊断一直是临床工作中的难点。慢性淋巴细胞白血病(CLL)是最常见的B-CLPD。
B细胞慢性淋巴增殖性疾病的分类
李建勇教授以两组生存曲线图作为报告的开场白,强调医师的专业性与患者结局的关系。
01 患者结局与医生专业性
美国梅奥诊所(Mayo Clinic)2012年公布的一项研究发现血液科医生的疾病特异性专业能力会影响CLL患者的结局。
这项研究比较1999年~2009年分别由血液科CLL医生与非CLL专科的医生收治的CLL患者之间的预后差异,共纳入1139例Rai分期0-I期的患者。
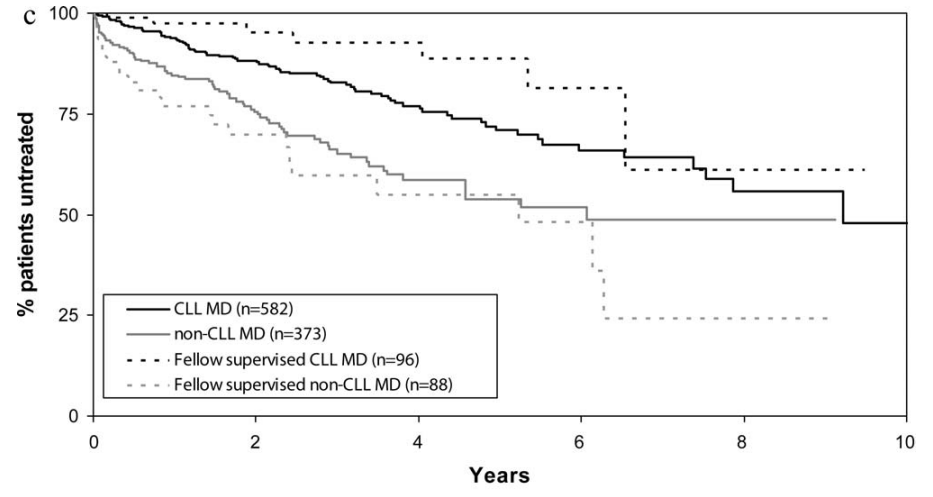
CLL/非CLL医师接诊的Rai 0-I期CLL患者的诊断到启动治疗时间(TTFT)(注:由于CLL的疾病特殊性,确诊后出现指征时才需启动治疗)
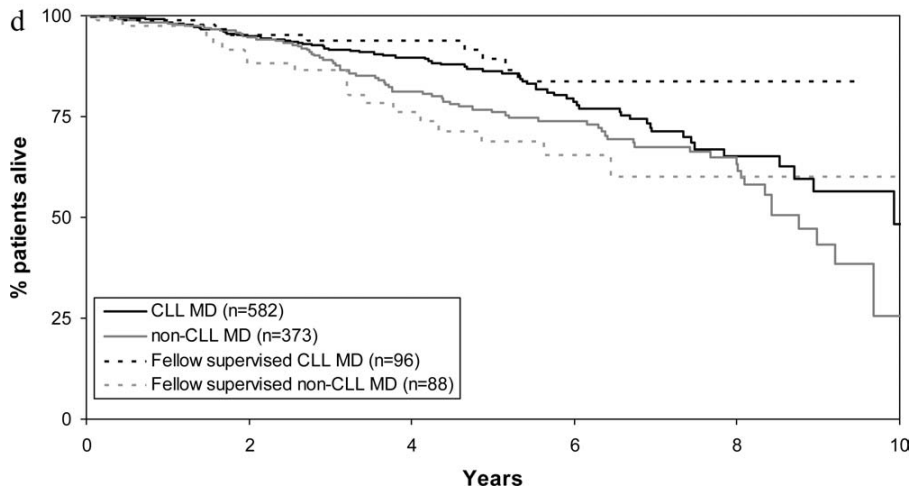
CLL/非CLL医师接诊的Rai 0-I期CLL患者的总体生存期(OS).
★ CLL医生收治的患者中位TTFT为9.2年,而非CLL医生组为6.1年(P < 0.001);
★ CLL医生收治患者的中位总生存期(OS)为10.5年,而非CLL医生组为8.8年(P=0.002);
★ 由CLL医生带教的住院医师收治的患者TTFT略长(P=0.04),尽管OS无显著差异(P=0.16)。
由此可见,医生的专业性会影响CLL的治疗选择和患者结局。基于这一研究结果,李建勇教授认为中国CLL工作组仍需在全体血液科医师中加强对这一常见疾病诊治的培训。
02 如何诊断CLL
慢性淋巴细胞白血病/小淋巴细胞淋巴瘤(CLL/SLL)是主要发生在中老年的一种成熟小B淋巴细胞克隆增殖性疾病,以淋巴细胞在外周血、骨髓、脾脏和淋巴结聚集为特征;外周血幼稚淋巴细胞占淋巴细胞比≥55%为PLL。
CLL诊断需达到以下3项标准:
★外周血涂片中特征性的表现为:小的、形态成熟的淋巴细胞显著增多,其细胞质少、核致密、核仁不明显、染色质部分聚集,并易见涂抹细胞。外周血淋巴细胞中不典型淋巴细胞及幼稚淋巴细胞≤55%。
★外周血B淋巴细胞(CD19+细胞)计数≥5×109/L;B淋巴细胞<5×109/L时,如存在CLL细胞骨髓浸润引起的血细胞减少时也诊断CLL。
★典型的免疫表型:CD19+、CD5+、CD23+、CD10-、FMC7-、CD43+、CCND1-;表面免疫球蛋白[sIg(κ/λ)]、CD20及CD79b弱表达。流式细胞学确定B细胞的克隆性,即B细胞表面限制性κ或λ轻链(κ:λ> 3:1或< 0.3:1)或>25%的B细胞slg不表达。
精确诊断
通过系统的流式细胞术免疫表型分析结合细胞遗传学及分子生物学检查可以对多数B-CLPD进行诊断与鉴别诊断,如下图所示。
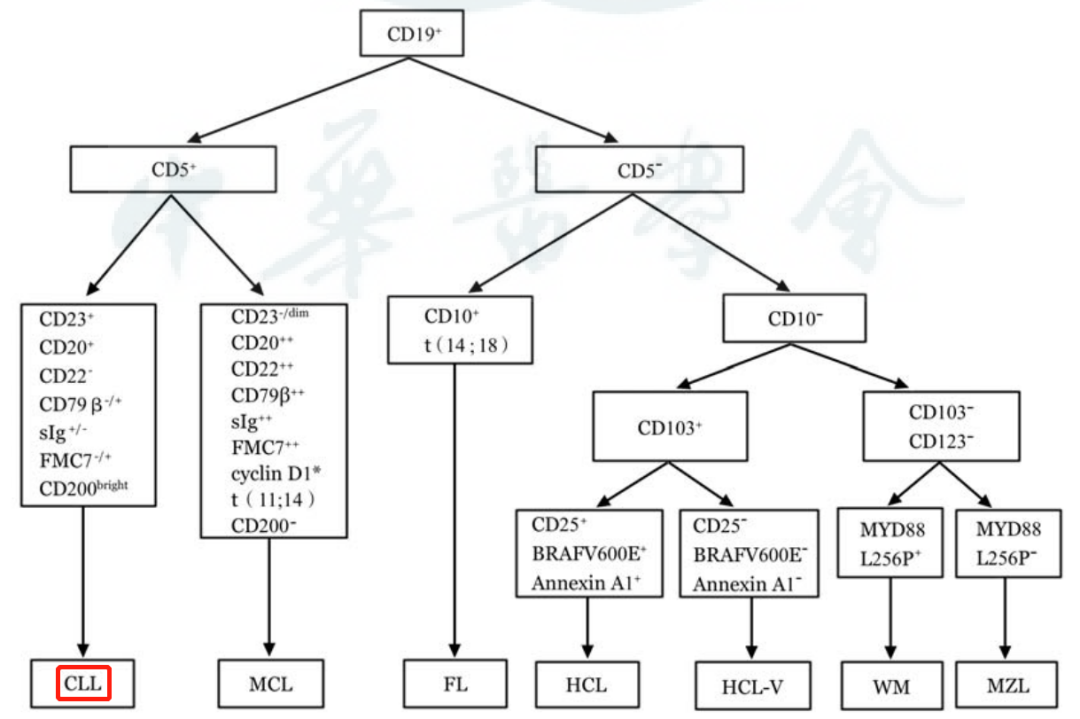
B细胞慢性淋巴增殖性疾病的免疫表型和细胞/分子遗传学鉴别诊断流程图(*:免疫组化)
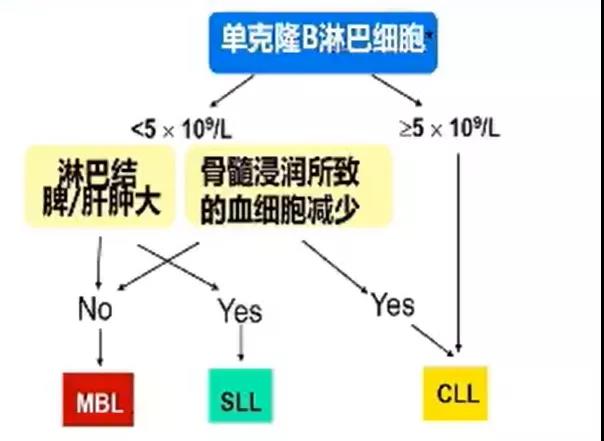
MBL、SLL及CLL的鉴别流程
03 如何把握治疗指征
CLL/SLL的治疗指征:
1. 进行性骨髓衰竭的证据:表现为血红蛋白和/或血小板进行性减少。
2. 巨脾(如左肋缘下>6cm)或进行性或有症状的脾肿大。
3. 巨块型淋巴结肿大(如最长直径>10cm)或进行性或有症状的淋巴结肿大。
4. 进行性淋巴细胞增多,如2个月内增多>50%,或淋巴细胞倍增时间(LDT)<6个月。当初始淋巴细胞<30×109/L,不能单凭LDT作为治疗指征。
5. 自身免疫性溶血性贫血(AIHA)和/或免疫性血小板减少(ITP)对激素反应不佳。
6. 至少存在下列一种疾病相关症状:
★ 在前6个与内无明显原因的体重下降≥10%
★ 严重疲乏(如ECOD体能状态≥2;不能进行常规活动)
★ 无感染证据,体温>38℃,≥2周
★ 无感染证据,夜间盗汗>1个月
7. 临床试验:符合所参加临床试验的入组条件。
不符合治疗指征的患者,每2~6个月随访。随访内容包括血常规、临床症状、肝脾淋巴结肿大等。
04 如何确定治疗方案?
医生应综合考虑患者年龄、体力状况表现得分(ECOG PS)、疾病累积评分表评分(CIRS)、TP53缺失/突变、复杂核型、IGHV突变状态及治疗目标来确定患者治疗方案。CLL治疗的基石药物是布鲁顿络氨酸激酶抑制剂(BTKi),包括伊布替尼及中国创新药泽布替尼等。
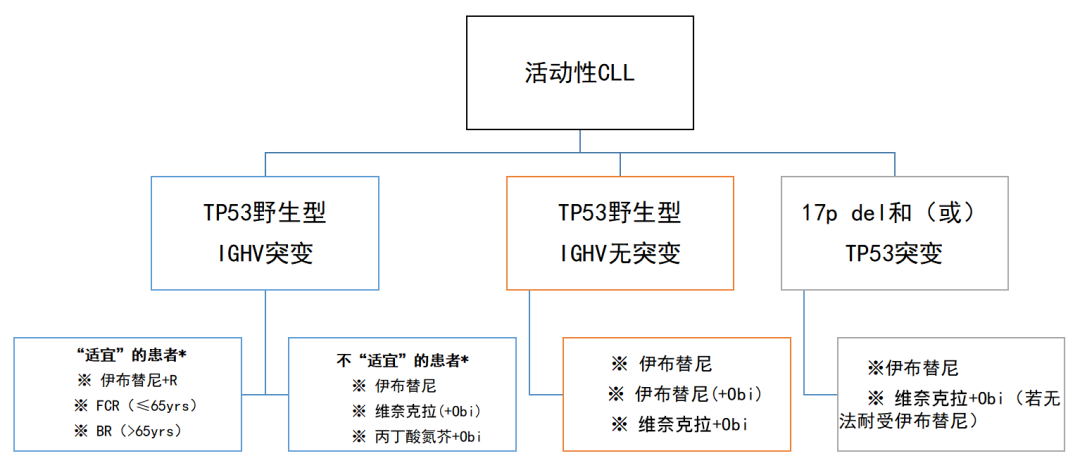 活动性CLL的治疗方案
活动性CLL的治疗方案
*适宜:CIRS≤6分,肌酐清除率≥70ml/min;R,利妥昔单抗;FCR, 氟达拉滨(F)+环磷酰胺(C)+利妥昔单抗(R);BR,苯达莫司汀-利妥昔单抗;Obi,obinutuzumab(奥比妥珠单抗)。
侵袭性CLL
在1-10%的CLL病例中,可发生Richter转化(RT)为弥漫性大B细胞淋巴瘤(DLBCL)或霍奇金淋巴瘤(HL),称为Richter综合征(RS)。RS的诊断需要通过组织活检进行组织学确认。多项研究关注了PET/CT在活检中识别RS的诊断价值。
SUVmax表示PET-CT在扫描时的最大标准摄取值,为病灶放射性摄取值的定量指标,等于单位体积病变组织显像剂活度与显像剂注射剂量的比值。
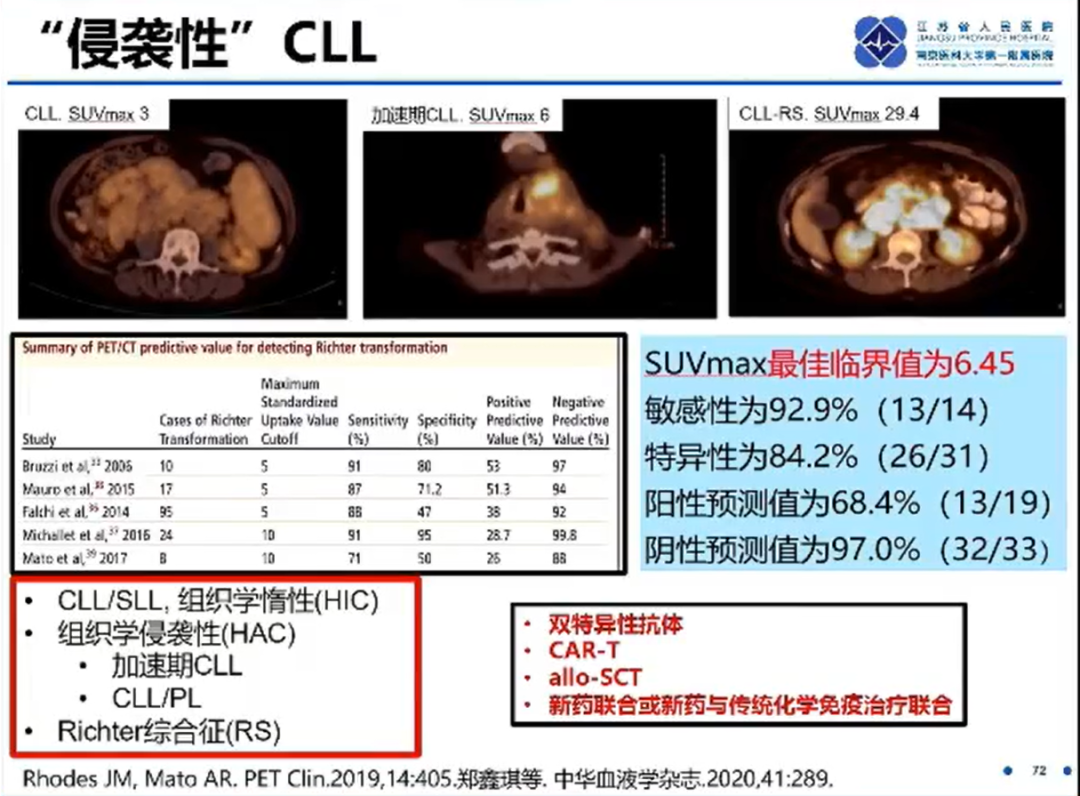
今年,江苏省人民医院血液科发表的一项基于52例CLL/SLL患者的研究显示,SUVmax最高值对诊断RS有提示意义,根据约登指数可以得出,SUVmax最高值的最佳临界值为6.4,此时敏感性为 92.9%(13/14),特异性为 84.2%(32/38),阳性预测值为68.4%(13/19),阴性预测值为97.0%(32/33)。
05 如何评估疗效
治疗反应评估应包括详细的体格检查及血液和骨髓检查
对于具有确定治疗周期的疗法(例如化学免疫治疗)的治疗反应评估之间应至少在治疗完成后2个月
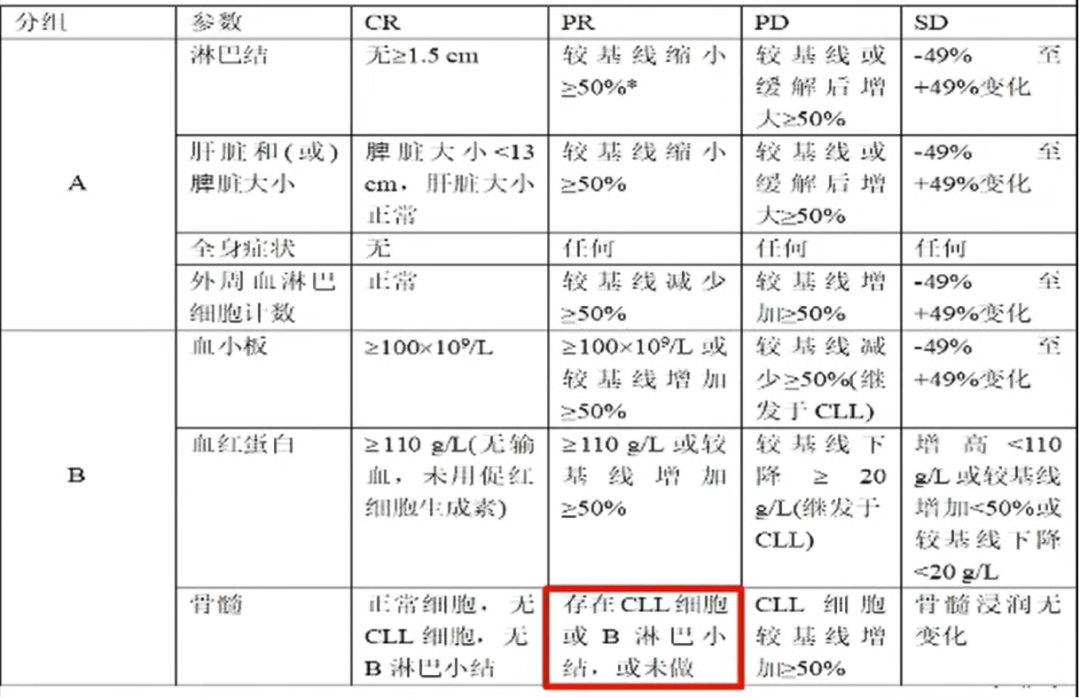
为了确定对治疗的反应,需要评估和记录两组参数:A组参数评估淋巴肿瘤负荷和全身症状,而B组参数评估造血系统恢复
对于持续治疗或包含有维持治疗的方案,应在患者达到其最佳反应至少2个月后或在方案中规定的时间点进行治疗反应评估
最佳治疗反应定义为至少2个月治疗期间没有额外改善
临床试验中,任何反应(CR、PR)需至少维持2个月才能确认
CLL患者治疗后的疗效分级(iwCLL 2018指南)
最后,李建勇教授总结:根据我国多家中心的实践现状,CLL在诊断、治疗(包括并发症的防治)、评估、随访上仍需规范化,并在此基础上实施个体化管理。
参考文献:
1. 中华医学会血液学分会白血病淋巴瘤学组, 中国抗癌协会血液肿瘤专业委员会, 中国慢性淋巴细胞白血病工作组. B细胞慢性淋巴增殖性疾病诊断与鉴别诊断中国专家共识(2018年版). 中华血液学杂志, 2018, 39(5):359-365.
2. Shanafelt TD, Kay NE, Rabe KG, Inwards DJ, Zent CS, Leis JF, Schwager SM, Thompson CA, Bowen DA, Witzig TE, Slager SL, Call TG. Hematologist/oncologist disease-specific expertise and survival: lessons from chronic lymphocytic leukemia(CLL)/small lymphocytic lymphoma(SLL). Cancer. 2012 Apr 1;118(7):1827-37.
3. Das M. Zanubrutinib in B-cell malignancies. Lancet Oncol. 2019 Sep;20(9):e470.
4. Rhodes JM, Mato AR. PET/Computed Tomography in Chronic Lymphocytic Leukemia and Richter Transformation. PET Clin. 2019 Jul;14(3):405-410.
5. 郑鑫琪,朱华渊,丁重阳, 等.PET/CT在Richter综合征中的诊断价值[J].中华血液学杂志,2020,41(8):689-693.
6. Hallek M, Cheson BD, Catovsky D, Caligaris-Cappio F, Dighiero G, Döhner H, Hillmen P, Keating M, Montserrat E, Chiorazzi N, Stilgenbauer S, Rai KR, Byrd JC, Eichhorst B, O'Brien S, Robak T, Seymour JF, Kipps TJ. iwCLL guidelines for diagnosis, indications for treatment, response assessment, and supportive management of CLL. Blood. 2018 Jun 21;131(25):2745-2760.
