利德尔综合征
利德尔综合征(Liddle综合征)又叫假性醛固酮增多症是一种常染色体显性遗传疾病,其主要特征是严重的高血压、低钾血症和醛固酮水平低,通常在儿童期发病。如果高血压和低钾血症迟迟没有得到滞留,最终可能引起严重的心脏病或中风,以及代谢性碱中毒。
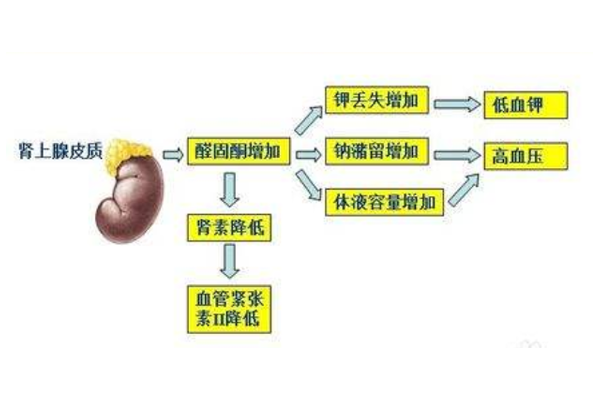
Liddle综合征是由16p13区域SCNN1B或SCNN1G基因突变引起的常染色体显性遗传疾病,目前临床常用降压药对该病无效,只能通过低钠饮食和保钾利尿剂来改善症状,从而保持较正常的血压和正常的血钾水平。除了高血压外,该病通常涉及肾功能疾病,包括血浆肾素活性低、钠的重吸收过多和肾小管中钾的大量流失,一般终极治疗方案是肾移植,但多数情况下只能通过饮食和保钾利尿的药物来缓解病情发展。
利德尔综合征症状
Liddle综合征的主要特征是严重的早发性高血压,未经治疗的高血压最终可能导致心脏病和中风。此外,患者还可能还有低钾血症和代谢性碱中毒。低钾血症的症状包括虚弱、疲劳、肌肉疼痛(肌痛)、便秘或心悸。这种情况在少年时症状会很明显,但部分患者可能直到成年后才被确诊。
患有Liddle综合征的儿童通常无症状,很多患儿可能在常规体检中才会发现有高血压。临床中,只有在传统降压药无效后,医生才有可能怀疑患儿是否得了Liddle综合征。而低血钾症是Liddle综合征的另一个显著特征,包括虚弱、疲劳、心悸或肌肉无力(呼吸短促、便秘/腹胀或运动不耐受)。缺钾还会提高血液的pH值,这种情况被称为代谢性碱中毒。
利德尔综合征病因
Liddle综合征是由16p13区域SCNN1B或SCNN1G基因突变引起的,这些基因提供上皮钠通道(ENaC)信号的一类蛋白质复合物。EnaC通道通常存在于人体许多组织中,比如肾、肺和汗腺上皮细胞的表面,这些通道的主要功能是将钠转移到细胞中。正常情况下,在肾脏中,ENaC通道会对血液中钠含量过低的信号做出反应,从而使钠离子流入细胞。ENaC通道打开后,钠离子送回血液中(这个过程被称为钠离子的重吸收),而不是通过尿液排出体外。
而SCNN1B或SCNN1G基因的突变改变了ENaC通道的结构,由于突变,ENaC亚基蛋白没有被降解,更多的ENaC通道留在细胞表面。细胞表面通道的增加不正常地增加了钠的再吸收,导致细胞大量缺水,从而导致高血压。钠在血液中的再吸收与钾从血液中去除有关,所以过量的钠再吸收会导致低钾血症。
利德尔综合征遗传模式
Liddle综合征是一种常染色体显性遗传疾病,这意味着患有利德尔综合症的家庭每次怀孕都有50%的机会将这种疾病遗传给后代。当然,实际临床中,也有少部分患者是新发突变。
利德尔综合征治疗
Liddle综合征是一种遗传性疾病,以高血压为特征,伴有低钾代谢性碱中毒、低肾素血症和醛固酮分泌抑制,常在生命早期出现,它是由肾远端钠再吸收不适当升高引起的。Liddle综合征是由上皮钠通道(ENaC)亚基突变引起的。在其他机制中,这种突变通常会阻止这些亚基的泛素化,减慢它们从膜内被内化的速度,从而导致通道活性的提高。然而,少数Liddle综合症突变会产生一种互补效应,通过增加膜内ENaC通道打开来提高活性。保钾利尿剂,如阿米洛利特和曲安特林,可降低ENaC活性,并与减少钠饮食相结合,可恢复正常肌张力和改善电解质失衡。
所以临床上最主要的治疗方法就是低钠饮食和通过保钾利尿剂直接阻断钠离子通道。保钾利尿剂是有效的(包括阿米洛利特和曲安特林),但螺内酯却是无效的(因为螺内酯只能调控醛固酮水平),药物治疗通常是用于纠正高血压和低钾血症,因此患有Liddle综合征患者通常不需要任何钾替代治疗。当然,对于造成严重肾功能损伤的患者,肾移植也是一个不错的选择方案。
当然,以上治疗方案也只能部分改善Liddle综合征患者的症状,对于想要彻底阻断该病的遗传,还是需要考虑做遗传咨询。
利德尔综合征遗传咨询
遗传咨询是向个人和家庭提供关于遗传疾病的性质,遗传和影响的信息,以帮助他们做出明智的医疗和生育决定的步骤,一般需要遗传学家调查家族史及遗传病史情况后,进行遗传风险评估。由于Liddle综合征患者以常染色体显性方式遗传为主,因此父母任意一方有相关基因异常,其后代就有可能得Liddle综合征,一般推荐使用泰国试管婴儿技术(PGD)进行干预。
PGD又叫胚胎植入前筛查,现在也有叫植入前基因检测(PGT-M),是一种检查胚胎基因或染色体异常的基因技术,经过测试的胚胎如果没有胚胎异常,将放回子宫继续发育。从临床上看,胚胎通常是在出生后2-6天植入子宫的(即新鲜胚胎移植),但现在,更常见的是冷冻胚胎,以便让女性有更多的时间调理身体,方便后续植入。
这一技术和常规的试管婴儿技术(IVF)非常类似,所不同的是,PGD会对植入前的胚胎做进一步的基因检测,从中排除掉有染色体异常或遗传病的胚胎,从而保证植入子宫体内的胚胎不会患有Liddle综合征。