乳腺癌进展解读——吡咯替尼不忘初心,砥砺前行
青山同路,与乳同行。2020年10月15日,来自全国各地专家再次齐聚“恒聚e堂”,共同参加由中国医学科学院肿瘤医院徐兵河教授担任大会主席的“2020ESMO乳腺癌治疗进展解读”专场,本期会议邀请了三位吡咯替尼研究的主要研究者河南省肿瘤医院刘真真教授,闫敏教授及四川大学华西医院罗婷教授讲述与解读卓越数据背后的故事,同时也邀请了中国医学科学院肿瘤医院王佳玉教授带我们一览2020年ESMO乳腺癌最新进展。会上齐聚各方观点,来自西安交通大学第一医院杨谨教授、山东大学齐鲁医院黎莉教授、中国医学大学附属第一医院石晶教授和湖南省肿瘤医院刘莉萍教授就会议相关的热点问题进行了深入的探讨,同时也带来了更多的思考。

Chapter 1 主持人:王晓稼 吴新红教授


ESMO乳腺癌治疗最新进展解读

三阴性乳腺癌
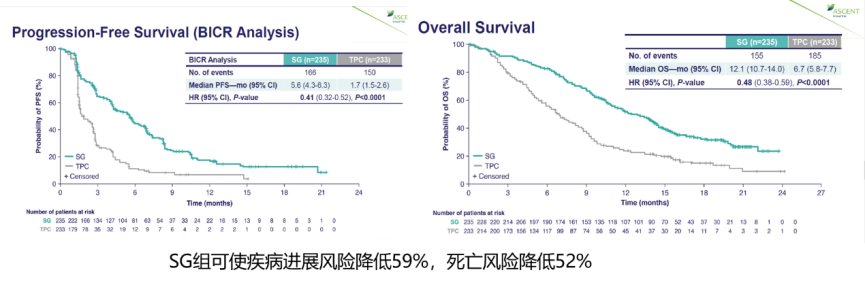
ASCENT是首个验证靶向Trop-2的ADC药物(sacituzumab govitecan [SG])用于经治mTNBC的III期临床研究。结果显示相比标准单药化疗,SG对患者获益有显著提高:中位PFS 5.6m 对比 1.7m(HR 0.41,P<0.0001);中位OS 12.1m对比 6.7m(HR 0.48,P<0.0001);ORR为35%对比5%。SG的耐受性良好,AE导致的治疗中断较低(4.7%)。
IMpassion131是紫杉醇联合阿替利珠单抗一线治疗mTNBC的III期临床研究。研究结果未达到IMpassion 131的主要终点,紫杉醇加用阿替利珠单抗未显著改善PD-L1阳性转移性TNBC患者的PFS。没有证据表明在紫杉醇基础上加用阿替利珠单抗可产生OS获益。本结果与IMpassion130(阿替利珠单抗+白蛋白结合型紫杉醇)中观察到的获益不一致的原因需要进一步的探索。
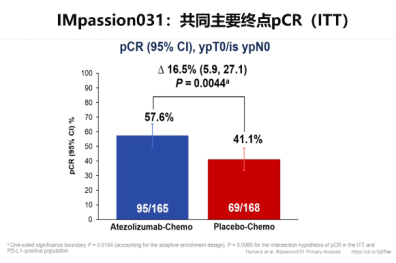
Impassion031是阿替利珠单抗联合化疗新辅助治疗早期三阴性乳腺癌的III期研究。在ITT人群中,阿替利珠单抗+化疗与安慰剂+化疗相比,pCR率提高了16.5%(57.6% vs 41.1%,P=0.0044) 。虽然EFS、DFS和OS数据尚未成熟,但其趋势支持阿替利珠单抗+化疗的pCR获益。是继KEYNOTE-522之后,再次证实免疫治疗在TNBC新辅助治疗的地位。
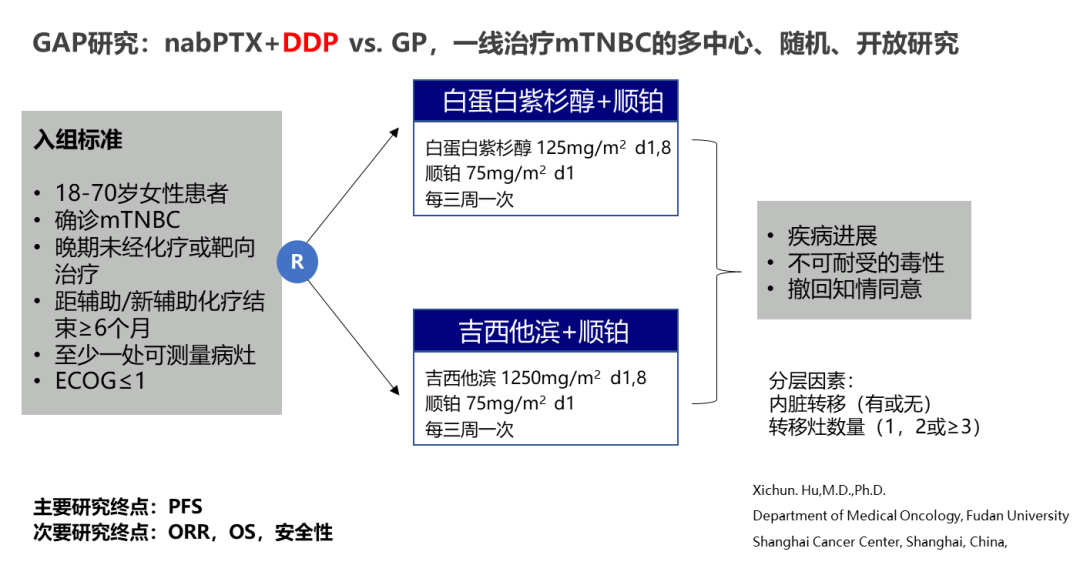
GAP研究证实,与吉西他滨联合顺铂相比,白蛋白结合型紫杉醇联合顺铂作为一线治疗改善了转移性三阴性乳腺癌患者的PFS和ORR。中位随访时间(AP vs GP): 17.8m vs 14.9m。中位PFS:9.9m vs 7.5m(HR:0.66;95%CI:0.50-0.87;P=0.004)。白蛋白紫杉醇组ORR显著更高:81.1% vs 56.3%;P<0.001。
Luminal型乳腺癌
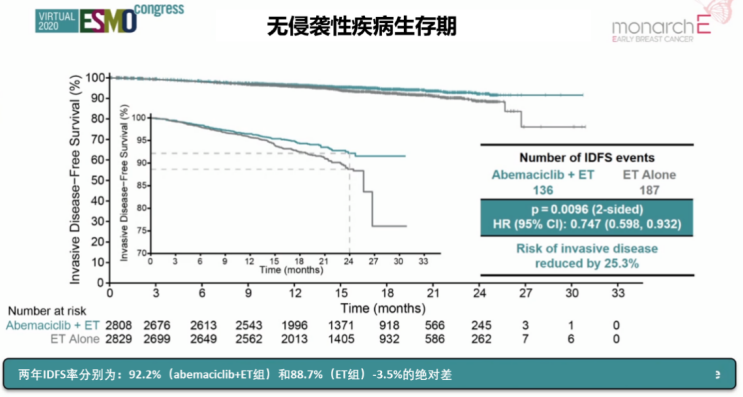
MonarchE研究证实,Abemaciclib联合内分泌治疗可显著延长高危HR+、HER2-早期乳腺癌患者的iDFS。HR=0.747(95% CI,0.598~0.932;P=0.0096),2年的iDFS有3.5%的绝对改善(92.2% vs 88.7%),2年的DRFS也有3.3%的绝对获益。尽管Abemaciclib带来了一些不良反应,但研究依然为临床实践提供了新的空间。
同为CDK4/6抑制剂,评估Palbociclib联合内分泌辅助治疗的III期PALLAS研究并没有取得阳性结果。在达到67%的预期iDFS事件时,与单纯ET相比,加入Palbociclib并没有延长患者的iDFS。亚组分析也并未发现可能从Palbociclib辅助治疗获益的患者人群。
SOLAR-1研究更新了Alpelisib联合氟维司群治疗HR+,HER2-晚期乳腺癌III期研究中,内分泌耐药PIK3CA突变人群的OS结果。结果显示PI3K抑制剂联合氟维司群对比氟维司群单药,OS在数值上有7.9个月的增加(39.3m vs 31.4m;HR 0.86;95% CI 0.64~1.15)。且内脏转移患者的OS获益更加明显。
HER2+乳腺癌
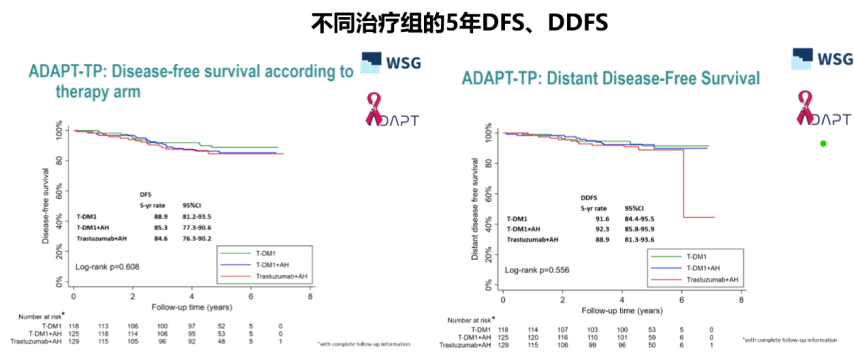
ADAPT-TP研究更新了在HR+/HER2+ EBC患者中5年随访结果。尽管T-DM1联合或不联合内分泌治疗对比曲妥珠单抗联合内分泌治疗在pCR结果上展现出差异(41% vs 41.5% vs 15.1%),但不同治疗组的远处复发风险并没有统计学差异。提示HR+/HER2+患者生存获益或许主要来自于内分泌治疗,为摒除过度的化疗提供了证据。
讨论环节

答
杨谨教授:MonarchE和PALLAS研究取得不同结果的原因是MonarchE入组的患者全部是淋巴结阳性,高危人群比例更高,并且Abemaciclib的脱落率更低。MonarchE研究目前中位随访了15个月的研究数据,我们需要等待更长的随访结果。
答
王佳玉教授:三个CDK4/6抑制剂在晚期研究的重复性比较好,但是辅助治疗阶段产生这么大的区别,我认为一方面来源于临床研究设计,比如入组条件的区别。另一个原因是随访时间的问题,激素受体阳性患者的复发高峰是在两年以后,目前基于两年节点的分析结果并不能说明全部问题。再有就是两个药的耐受性不同,患者依从性也可能造成研究结果超出预期。
Impassion131研究的阴性结果确实是很让人失望的。基于目前的数据,在没有进一步分析的情况下,认为有可能是由于激素的应用干扰了病人的免疫微环境。
问
石晶教授:SOLAR-1研究中耐药人群的定义是内分泌耐药还是PI3K抑制剂耐药?如果已知某一晚期患者PIK3A突变,我们是先用CDK4/6抑制剂还是先用PI3K抑制剂?
答
王佳玉教授:SOLAR-1对耐药的定义是以传统内分泌治疗药物在辅助治疗阶段复发的时间来定义。并不包括PI3K抑制剂的耐药。对于PIK3A突变的Luminal型患者,根据药物的可及性,我会先选择CDK4/6抑制剂。并且根据BYLieve研究,在CDK4/6治疗终止后,Alpelisib联合氟维司群依然可以获益。
问
吴新红教授:对于三阳型乳腺癌,既往疗效显示出pCR不高,疗效较差。请问刘莉萍教授对于三阳患者靶向联合内分泌治疗的看法?
答
刘莉萍教授:在我个人的临床经验中,三阳患者我优先会选择抗HER2治疗联合化疗,在患者获益之后,再给与抗HER2治疗联合内分泌的维持治疗。ADAPT-TP研究中pCR率的获益没有转化成DFS的获益。说明激素受体阳性HER2阳性的早期患者,生存获益更多的是来源于内分泌强化而非靶向强化。
问
吴新红教授:如何看待ASCENT研究中Trop-2靶向药SG在三阴性乳腺癌的表现?
答
黎莉教授:SG的一大优势是靶向Trop-2,Trop-2在所有乳腺癌亚型中均表达。耦合的药物SN-38,是拓扑异构酶Ⅰ的抑制剂。基于ASCENT研究在PFS和OS的结果,SG为三阴乳腺癌患者提供了更多治疗机会。未来SG可能继续扩大适应征,包括非三阴乳腺癌。期待进一步研究结果。
Chapter 2 主持人:刘真真 闫敏 罗婷教授
马来酸吡咯替尼片联合卡培他滨治疗HER-2阳性晚期乳腺癌脑转移的单臂、前瞻性、开放性II期临床研究

在2020年ESMO大会上,河南省肿瘤医院闫敏教授团队发起的一项单中心Ⅱ期研究显示,吡咯替尼联合卡培他滨治疗新发脑转移的ORR达到了76.9%,刷新了目前此类患者靶向治疗研究的新纪录。在本次“恒聚e堂-2020ESMO乳腺癌治疗进展解读”会议中,来自于该研究团队的牛李敏教授解读了该研究。
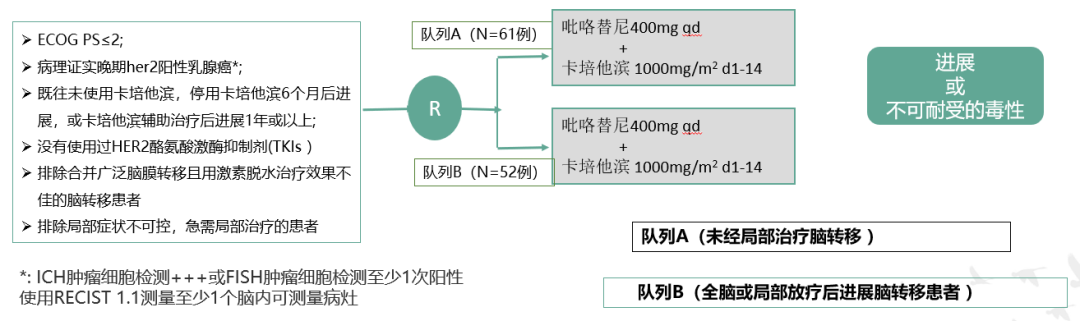
牛教授指出,吡咯替尼联合卡培他滨治疗脑转移有效,高于其它TKI及大分子单抗,仍需更大样本量和临床实践的证实,针对CNS和非CNS转移的患者,吡咯替尼联合大分子单抗也许是未来探讨的方向。
讨论环节
答
杨谨教授:本中心的第一例受试者有3个病灶,分别位于颞叶、顶叶及小脑且伴有颅高压症状及肢体症状。常规诊疗方案为控制症状需进行局部治疗,但该病人入组A队列且在给药2周后症状基本消失,第一次临床评估接近CR。该病例提示Her-2阳性乳腺癌脑转移患者在起始阶段应用小分子TKI起效迅速,且病人生活质量较高。后续疾病进展后行局部伽马刀治疗续贯吡咯替尼联合曲妥珠单抗及白蛋白紫杉醇治疗,目前该病人处于持续缓解中,且生活质量较高。
未来大分子单抗联合小分子TKI及联合化疗药物的组合治疗方式,可能对病人颅内颅外病灶同时控制较好。此外,同时基于LANDSCAPE研究结果,或许可延缓病人进行放疗的时间,以此进一步延长病人的PFS。列队B患者经过放疗后应用吡咯替尼联合卡培他滨较缓解效果无队列A显著,但最终结果还需要PFS数据论证。
答
刘莉萍教授:对于HER2阳性的脑转移患者,目前指南的I级推荐依然是局部治疗,药物治疗为II级推荐。Landscape研究证实了拉帕替尼联合卡培他滨治疗能够推迟患者放疗时间,本研究又进一步证实了小分子TKI有效的推迟了患者介入放疗的时间,更好的改善了患者的生活质量。考虑为吡咯替尼与卡培他滨都是分子量比较小的药物,与能够通过血脑屏障有关。
答
闫敏教授:在只有颅内病灶进展而颅外病灶稳定的情况下,给予脑部病灶放疗,放疗后全身治疗方案不变。吡咯替尼治疗后,脑转移灶进展的患者,在颅外病灶稳定的情况下,若之前做过颅内局部放疗则大概率还可以继续行局部放疗,若之前行过全脑放疗,基于脑组织对放疗剂量的限制,进行再程全脑放疗比较困难。但若患者不能再耐受放疗,换用其他抗Her-2治疗,如TDM-1等,也可能给患者带来获益。
答
黎莉教授:该研究是一个孤立的以脑转移患者为研究对象的临床研究,非常有意义,期待后期研究能够得出药物起效时间及推迟脑局部治疗时间的具体结果。
马来酸吡咯替尼联合TCbH方案术前治疗HER2 阳性早期或局部晚期乳腺癌的II期临床研究

来自河南省肿瘤医院的刘真真教授团队,也在2020年ESMO大会上做了报道,吡咯替尼联合TCbH方案术前治疗HER2 阳性早期或局部晚期乳腺癌的II期临床研究初步结果显示,吡咯替尼联合曲妥珠单抗获得了51.6%的pCR率,显示了这一新双靶方案在新辅助治疗中的良好潜力。来自于该研究团队的朱久俊教授解读了该研究。
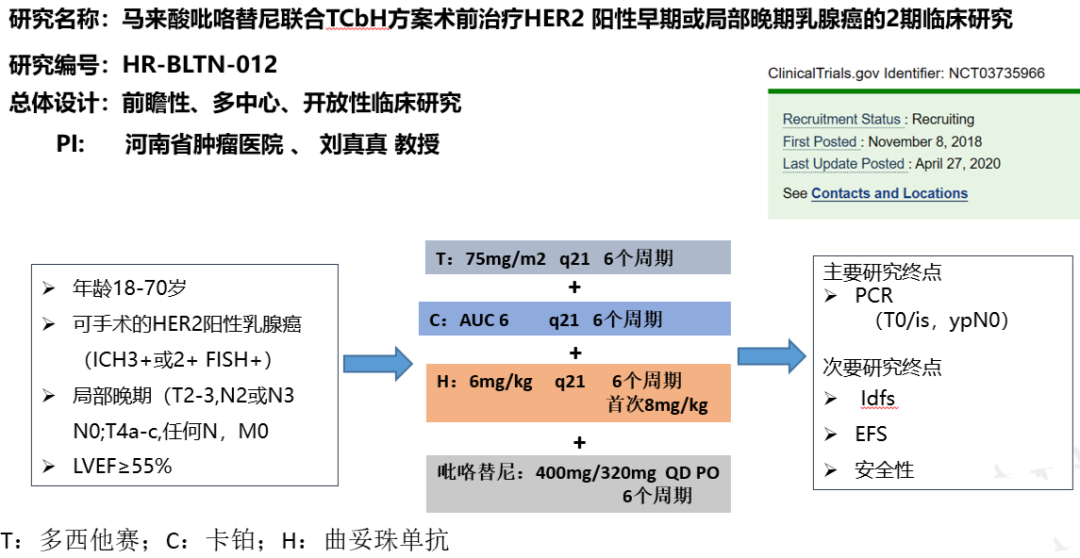
朱久俊教授指出,吡咯替尼目前没有与卡铂/紫杉联用的相关数据,在联合使用时增加了消化道及血液毒性的不良反应,早期阶段加强了对不良反应的管理,试验过程中因不良反应对吡咯替尼的剂量进行了调整。同时指出该研究是单臂研究,与国外普遍认可的妥妥双靶治疗是否有可比性,这是一个具有挑战性的话题。
讨论环节
答
杨谨教授:该研究汇报的贫血及腹泻发生率特点有一定的相似性,腹泻随着治疗周期的延长,发生率减少。卡铂有延迟性骨髓抑制的特点,包括血小板减少和贫血。该研究中贫血发生考虑为营养缺乏与卡铂毒性的叠加。
答
刘真真教授:因为是化疗联合双靶的设计,试验早期毒副作用的问题比较显著,所以后期将吡咯替尼的剂量由400mg调整至320mg。因为卡铂的消化道症状及吡咯替尼的腹泻症状叠加,对毒副反应的管理带来很大挑战。
答
石晶教授:关于因毒副反应引起的减量的问题,本研究显示适度减量不会影响疗效,pCR率依旧很高,但是这样的pCR能否转化为OS的获益存在疑问。在晚期一线治疗中,与妥妥双靶相比,该方案的长期应用安全性会如何也是值得关注的。同时,随着近年来抗Her-2治疗药物的增多,对临床医生应用药物排兵布阵的要求越来越高,吡咯替尼PD后应用TDM-1及妥妥双靶均有获益的病例。未来患者靶向治疗的选择可以有两种,一是根据患者基因检测的结果用药,二是类似肠道肿瘤患者的治疗管理。虽然没有明确的答案,但是目前的临床研究使我们对吡咯替尼很有信心。
答
刘真真教授:或许针对不同患者从分子机制层面探讨更适宜的治疗方案会有更好的获益。但从目前的临床研究包括PHOEBE研究看,与拉帕替尼相比吡咯替尼疗效更优,因此对吡咯替尼pCR率转化为OS,充满信心。
答
黎莉教授:研究采用的是TCbH方案,验证了卡铂早期治疗的疗效。尽管拉帕替尼的NeoALTTO研究ORR和PFS并没有转化为长期的生存获益,但是吡咯替尼的II/III期研究证实,吡咯替尼联合卡培他滨疗效优于拉帕替尼联合卡培他滨,所以有理由期待吡咯替尼晚期阶段的短期获益转化为患者的长期生存获益。
吡咯替尼联合白蛋白紫杉醇和曲妥珠单抗新辅助治疗HER2阳性早期或局部晚期乳腺癌II期研究

在2020年ESMO大会上,四川大学华西医院罗婷教授报告了吡咯替尼联合白蛋白紫杉醇和曲妥珠单抗新辅助治疗HER2阳性早期或局部晚期乳腺癌的Ⅱ期研究,已取得了令人惊喜的结果。来自于该研究团队的钟晓蓉教授解读了该研究。
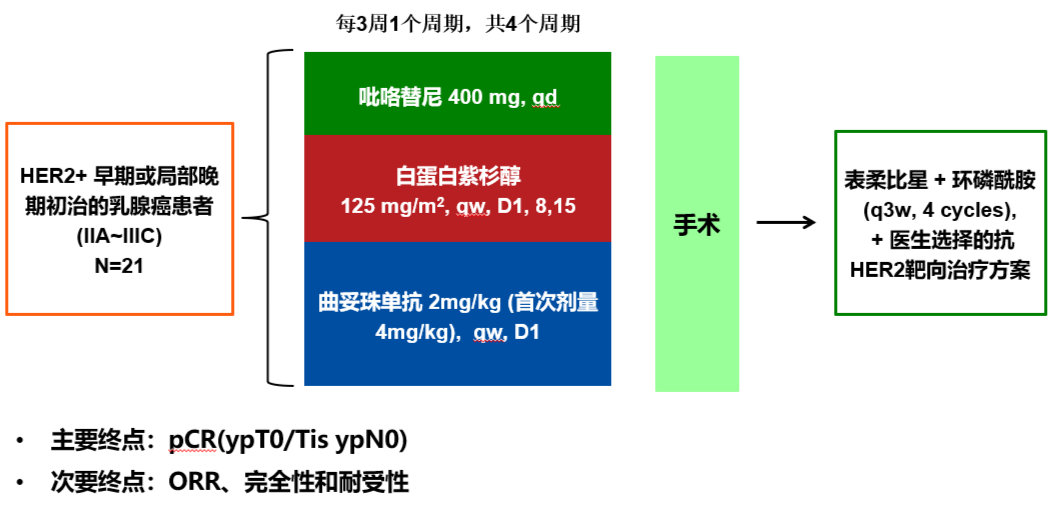
研究共入组了21例患者,总体人群tpCR(ypT0/Tis ypN0)为57.1%(12/21),其中HR阴性亚组的tpCR在数值上明显高于HR阳性亚组(69.2% vs 37.5%,卡方检验P>0.05)。新辅助治疗2周期时,100%患者可达临床缓解;治疗结束时临床缓解仍持续,ORR为100%。钟晓蓉教授提到,与既往同类研究横向非头对头比较,NeoSphere和PEONY研究新辅助4周期THP方案的tpCR率均为39.3%,NeoALTTO研究新辅助6+12周HL-THL方案的tpCR率为46.8%,而这项单臂研究新辅助4周期吡咯替尼+曲妥珠单抗双靶方案也表现不俗,tpCR率达到了57.1%,提示小分子TKI吡咯替尼联合大分子曲妥珠单抗新辅助治疗具有潜在优势,值得进一步扩大样本量的研究进行验证。
讨论环节
答
杨谨教授:该研究设计独特,试验中采用白蛋白紫杉醇周疗、曲妥珠单抗周疗,ORR率100%且临床耐受较好,对于扩展的研究中将白蛋白紫杉醇改成3周的标准方案联合曲妥珠单抗,仍需进一步讨论。
答
黎莉教授:在晚期患者的治疗中吡咯替尼联合卡培他滨疗效超过拉帕替尼联合卡培他滨。因此非常期待在新辅助治疗里,吡咯替尼联合曲妥珠单抗可能转化为iDFS或者DFS。未来吡咯替尼联合哪一类化疗药物能够取得更好的疗效,值得期待研究结果的呈现。