百花齐放的PD-(L)1联合疗法,红海中的一片蓝海
PD-(L)1抑制剂美中不足
毫不夸张地说,PD-1/PD-L1(程序性细胞死亡蛋白1/配体1)抑制剂代表了新药史上迄今为止最成功的一类药物,即免疫肿瘤学(IO,immune-oncology)药物,通常称为肿瘤免疫治疗药物。此类药物的最大优势是在部分患者中产生比靶向药物更持久的深度应答,同时又比传统化疗药物具有更好的安全性。
*过继细胞疗法(如CAR-T等)、肿瘤疫苗通常不被视为药物,它们与肿瘤免疫治疗药物在一起被统称为肿瘤免疫疗法(immunotherapy)。
在已上市及临床开发的肿瘤免疫治疗药物中,抗PD-(L)1单抗取得了最显著的成功。目前,全球已有10种抗PD-1或PD-L1单抗获批上市,其中美国FDA批准了6种,中国国家药监局(NMPA)则批准了其余4种。截至本文写作时,全球获批的抗PD-(L)1单抗覆盖的癌症类型已经多达20种(包括非组织特异性癌)。如果考虑不同的治疗线数及联合用药,实际获得的批准数量在70次以上(图表1)。
图表1. 全球获批的抗PD-(L)1单抗(截至2020.11.16)
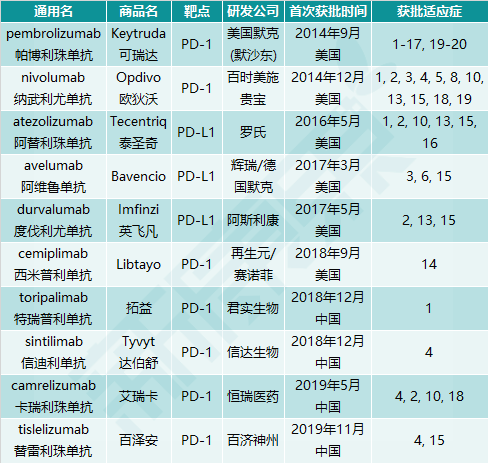
来源:公开信息,中康产业资本研究中心
注释:为简化起见,未注明治疗线数及联合用药。1,黑色素瘤;2,非小细胞肺癌;3,肾细胞癌;4,霍奇金淋巴瘤;5,头颈部鳞癌;6,默克尔细胞癌;7,MSI-H/dMMR(高度微卫星不稳定性/错配修复缺陷)癌;8,结直肠癌;9,胃癌;10,肝细胞癌;11,宫颈癌;12,原发纵膈B细胞淋巴瘤;13,小细胞肺癌;14,表皮鳞癌;15,膀胱癌(尿路上皮癌);16,乳腺癌;17,子宫内膜癌;18,食管癌;19,恶性胸膜间皮瘤;20,高肿瘤突变负荷(TMB)癌
抗PD-(L)1单抗单独用药时,针对细分患者群,如PD-L1阳性、TMB(肿瘤突变负荷)高、MSI-H(微卫星不稳定性高)等疗效较好,但是在大多数不加区分的实体瘤中的有效率较低。在名为“Efficacy of PD-1/PD-L1 blockade monotherapy in clinical trials”的文章中,根据Embase、PubMed和Cochrane数据库中截至2019年7月关于国外6种抗PD-(L)1单抗单药治疗的前瞻性临床试验,来自针对26种癌症的160项试验的22165例患者的总体平均客观缓解率只有20.21%(图表2)。
图表2. PD-(L)1单药疗法在不同癌症中的ORR
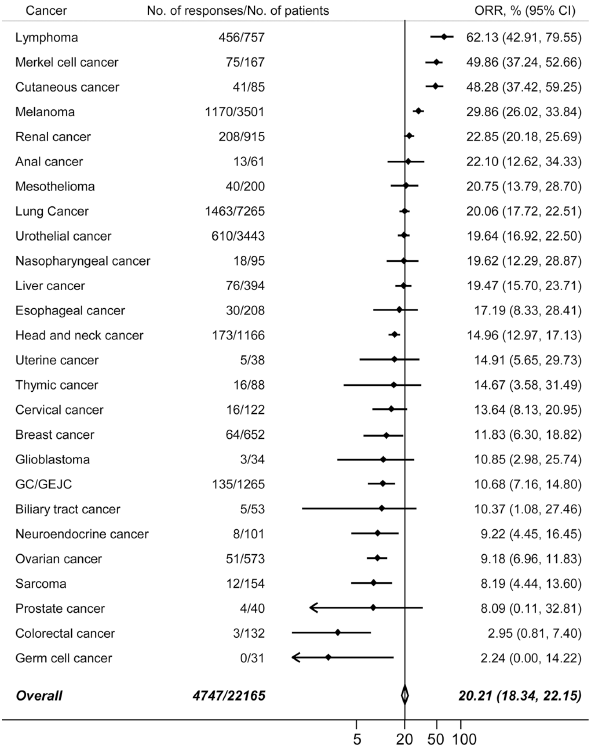
由上图可见,抗PD-(L)1单抗单药治疗的客观缓解率(ORR)因肿瘤类型而显著不同,最高的抗癌活性出现在致癌物质诱导的肿瘤或由病毒感染驱动的恶性肿瘤,如经典霍奇金淋巴瘤(cHL)、纤维增生性黑色素瘤和病毒诱导的皮肤默克尔细胞癌。ORR第二高的肿瘤群组是免疫原性较高的肿瘤,如黑色素瘤、肺癌、肝癌和肾癌。另外一些肿瘤,如前列腺癌、结直肠癌和卵巢癌只有有限的T细胞浸润,被认为是免疫排斥,因此PD-(L)1单抗单药治疗这些肿瘤的ORR相对较低。
PD-(L)1联合疗法试验激增
根据美国非盈利机构Cancer Research Institute(癌症研究所,CRI)的统计,截至2020年9月,全球关于抗PD-(L)1单抗的临床试验共有4400项,几乎是2017年9月时数量(1503)的3倍。除了美国FDA批准的6种(参考图表1),全球范围内其他获批和在研的PD-(L)1单抗的临床试验数量增长尤为惊人,从2017年的90项激增到2020年的1030项,增长了10倍以上(图表3)。庞大且持续增长的临床试验数量反映了全球制药行业对于抗PD-(L)1单抗的研发投入持续增长,但是这会带来潜在的过度竞争,造成研发资源的争夺和浪费。
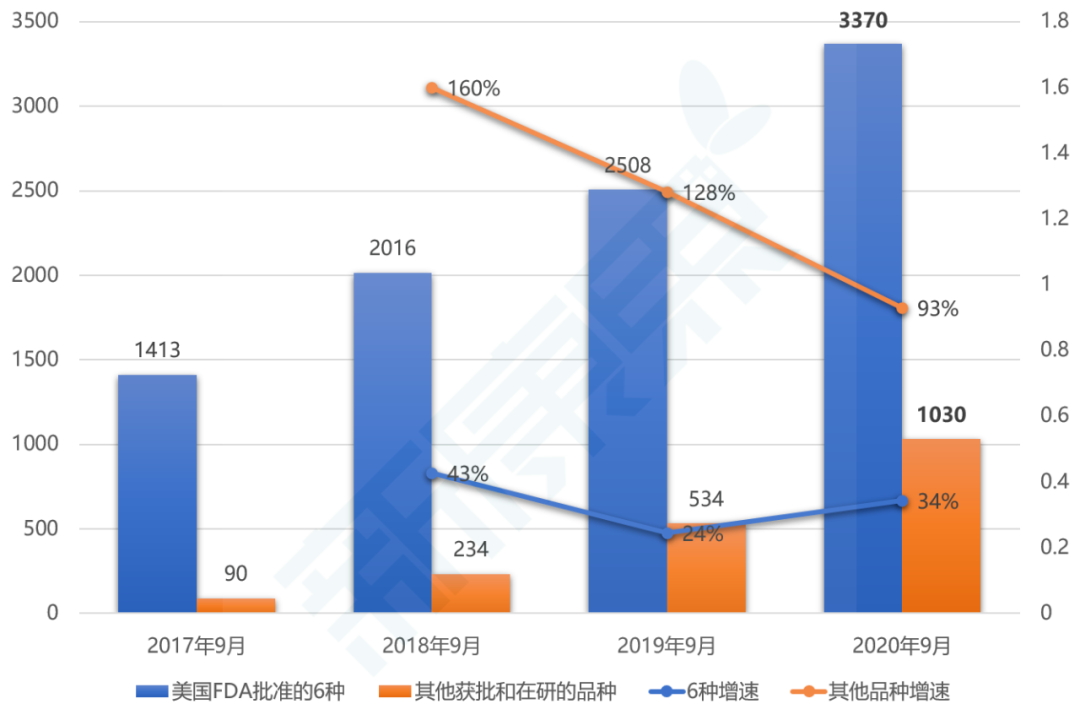
在去除中止、撤销、暂停的试验之后,截至2020年9月全球关于抗PD-(L)1单抗,共有3674项活跃的临床试验,其中有2949项(占80%)是关于抗PD-(L)1单抗与其他癌症疗法的联合治疗方案,包括免疫检查点抑制剂、靶向药物、化疗和放疗等。最早获批的两款抗PD-1单抗pembrolizumab和nivolumab,即K药和O药的临床试验数量在2020年9月分别达到了惊人的1199项和1078项,其中联合疗法的临床试验数量分别为937项和899项,占比都在80%左右。除了FDA批准的6种,对于其他获批和在研的抗PD-(L)1单抗,联合疗法的临床试验数量774项,相对总量(1030)占比也在80%左右。简言之,目前抗PD-(L)1单抗的单药疗法与联合疗法的临床试验数量基本是二八分成(图表4)。
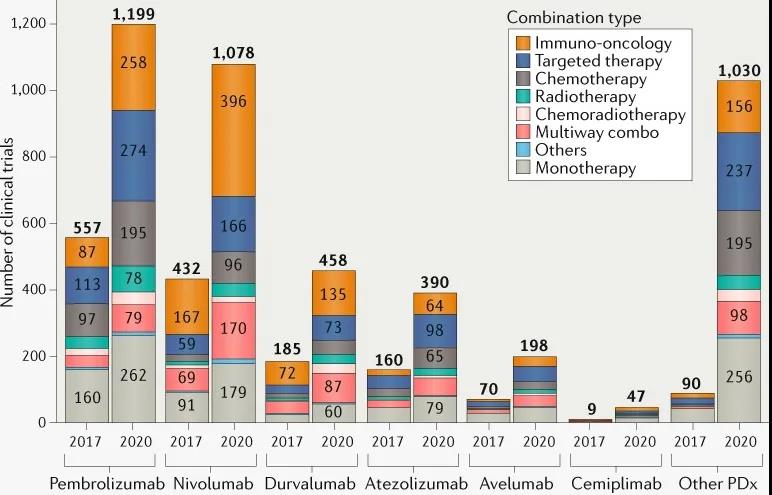
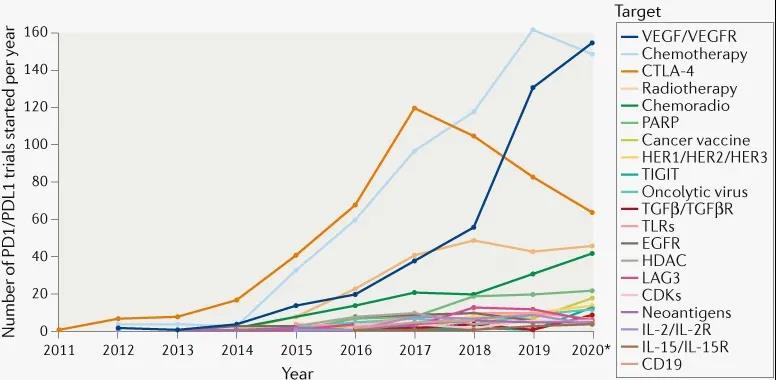
随着抗PD-(L)1单抗的临床试验向联用策略发展,与之联用的疗法类型越来越丰富,针对的靶点也越来越多。截至2020年9月,抗PD-(L)1单抗联合疗法一共涉及253个靶点(PD-1和PD-L1除外),相对2017年9月增加了129个新靶点。从2011年到2020年,抗PD-(L)1联合疗法临床试验的趋势显示,VEGF/VEGFR靶向药物、化疗、CTLA-4靶向药物是首选的联用疗法,其中包含前两种疗法的每年新开临床试验数量呈持续快速上升趋势。2020年前3个季度新开的试验显示,抗PD-(L)1单抗与VEGF/VEGFR靶向药物联用是最常见的联合治疗模式(154项新试验),超过了化疗(145项试验)和CTLA-4靶向药物(64项试验)(图表5)。
疗效显著的PD-(L)1联合疗法
通过分析临床试验位点上关于抗PD-(L)1单抗联合疗法的研究,排除未公开抗PD-(L)1单抗具体来源的,根据主办方或授权合作方的不同,联合疗法研究可以大致分为以下4类。
大型制药公司单独主办
例如Keytruda联合化疗、Opdivo联合Yervoy(抗CTLA-4单抗)、Imfinzi联合tremelimumab(抗CTLA-4单抗),以及Tecentriq联合Avastin(贝伐单抗)。在这种情况下,大型制药公司是抗PD-(L)1单抗的所有者,希望通过联合研究扩大商业触达。
生物技术公司通过授权协议主办
例如BMS和Innate Pharma签订授权协议,探索Opdivo和抗KIR单抗lirilumab联合疗法治疗晚期难治性实体瘤。Lirilumab通过阻断NK细胞的抑制性受体,使其活化。
没有授权协议的生物技术公司主办
例如Bergenbio的BGB324(bemcentinib,口服小分子AXL抑制剂)和Keytruda的联合疗法,没有商业许可协议存在。根据签署的合作协议,默克提供Keytruda,Bergenbio则通过临床评估BGB324+Keytruda治疗晚期非小细胞肺癌(NSCLC)和三阴性乳腺癌(TNBC)。
研究者发起的试验(Investigator-initiated trial, IIT)
即学术机构自行决定并开展的抗PD-(L)1单抗联合疗法临床试验,不涉及大型制药公司或生物技术公司的商业参与。
下面介绍几种在临床试验中显示出优越疗效的抗PD-(L)1单抗联合疗法,其中有些已经获批上市。
PD-1+CTLA-4
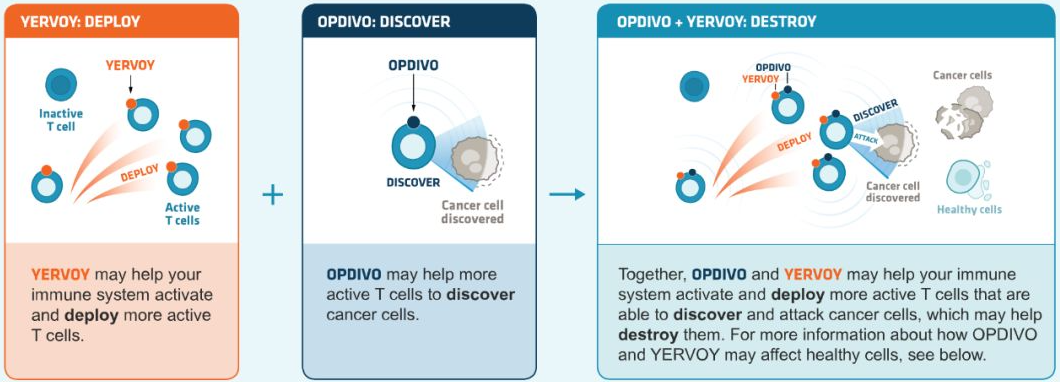
首先从机理上看,如果能同时抑制多个免疫检查点,就有可能避免肿瘤细胞通过多个信号通路的免疫抑制。另外,BMS和阿斯利康都同时拥有抗PD-(L)1单抗和抗CTLA-4单抗。在此类联合疗法中,适应症探索最多、进展最快的是BMS的抗PD-1单抗nivolumab(纳武利尤单抗,Opdivo/欧狄沃)联合抗CTLA-4单抗ipilimumab(伊匹单抗,Yervoy),其中后者是目前全球唯一获批上市的抗CTLA-4单抗。
CTLA-4与PD-1抗体,前者给予抗原提呈细胞信号以帮助免疫系统激活和调配更多的活化T细胞,后者避免T细胞与癌细胞过度接触以免受癌细胞蒙蔽,从而帮助更多的活化T细胞发现并攻击癌细胞(图表6)。BMS希望两者联用后,能够在疗效方面有所提升。
从2015-2017年,针对晚期黑色素瘤,nivolumab+ipilimumab(以下简称Nivo+Ipi)连续获得了美国FDA的3项批准:2015年10月获批一线治疗BRAFV600突变野生型转移性黑色素瘤,2016年1月获批一线治疗无论BRAF突变状态转移性黑色素瘤(基于研究CheckMate-067),2017年7月获批一线或以上治疗12岁以上青少年无论BRAF突变状态转移性黑色素瘤。
2019年ESMO(欧洲医学肿瘤学会)公布了III期临床试验CheckMate-067(NCT01844505)的5年随访结果:一线治疗晚期转移性黑色素瘤,Ipi、Nivo和Nivo+Ipi的5年总生存率分别为26%、44%和52%,3/4级不良反应分别为28%、23%和59%。Nivo+Ipi将晚期黑色素瘤5年生存率从10年前的5%提高到10倍以上,但是美中不足的是3/4不良反应概率也出现较大提升。
继Keytruda和Opdivo单药分别被批准用于MSI-H/dMMR(高微卫星不稳定性/错配修复缺陷)实体瘤二三线治疗后,Nivo+低剂量Ipi也在2018年7月获批这一适应症。鉴于MSI-H/dMMR突变主要存在于不到10%的结直肠癌、子宫内膜癌和胃腺癌中,患者人群不大。2019年2月,在针对复发/晚期直肠癌的II期临床试验Checkmate-142(NCT02060188 )的结果在Journal ofClinical Oncology(临床肿瘤学杂志)上发布,Nivo+Ipi一线治疗随访1年和2年的ORR分别为60%和69%,有机会从三线治疗向一线治疗推进。
图表7. 抗PD-(L)1单药和联用在MSI-H/dMMR结直肠癌中的ORR
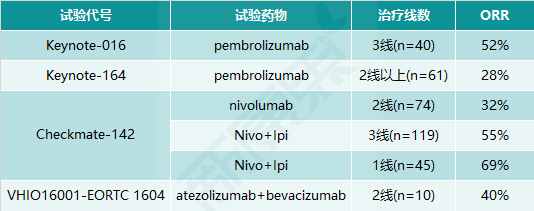
此外,Nivo+Ipi在2018年4月获批用于中高危晚期肾细胞癌(RCC)一线治疗。III期临床试验CheckMate-214(NCT02231749)结果显示,Nivo+Ipi联合疗法和标准疗法舒尼替尼的ORR分别为42%和27%,而且前者比后者降低了37%的死亡风险。
抗PD-(L)1单抗与抗CTLA-4单抗联用虽然提升了疗效,但临床试验数据和药物警戒数据均显示联合疗法的免疫相关不良反应(irAE)比单药疗法高,但是考虑到生存获益,这是可以接受的。3/4级的irAE常需要糖皮质激素或更强的免疫抑制剂,如TNF-α抑制剂英夫利昔单抗等。可以通过调整序贯给药方式,或者预防性使用TNF-α抑制剂,来缓解联合疗法产生的副作用。
其他在研的抗PD-(L)1单抗与抗CTLA-4单抗联合疗法还有阿斯利康的durvalumab + tremelimumab,再生元的cemiplimab + REGN4659等。此外还有针对PD-1和CTLA-4双靶点的双抗、融合蛋白、CAR-T疗法,如中山康方的双抗AK104、康宁杰瑞的融合蛋白KN046,以及上海细胞治疗研究所的双靶点CAR-T疗法。
PD-(L)1+VEGF(R)
从机制上看,靶向VEGF的贝伐珠单抗(bevacizumab,Avastin/安维汀)本身具有抗血管生成作用,不仅对肿瘤血管生成和癌细胞的增殖有直接影响,还能增强肿瘤的免疫原性、T细胞的浸润等。贝伐珠单抗与抗PD-(L)1单抗联用,能够增强活化T细胞对肿瘤抗原的应答,进一步增强杀灭癌细胞的能力。
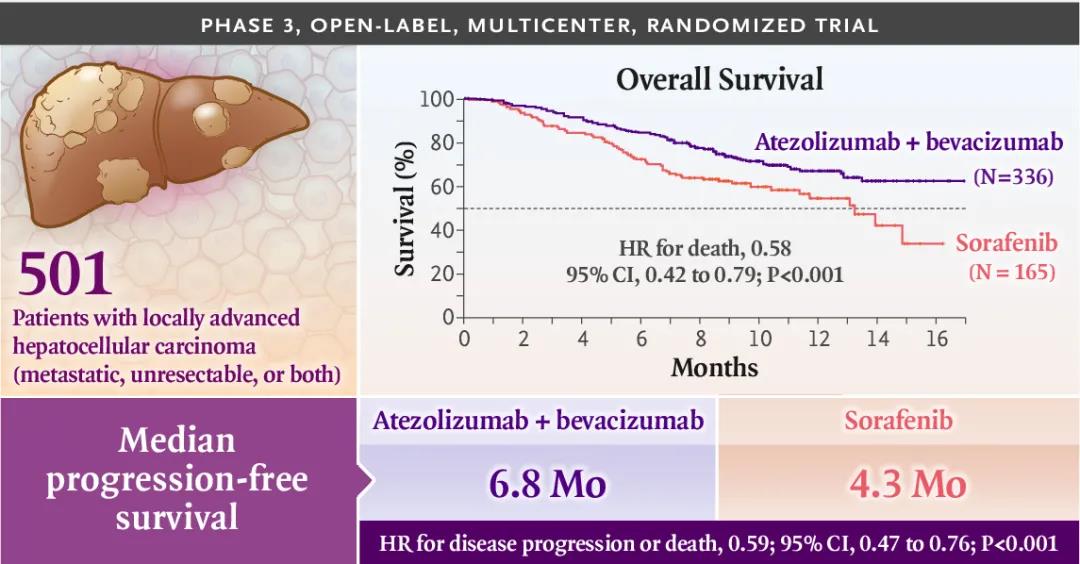
2018年美国ASCO(临床肿瘤学会)公布了靶向PD-L1的阿替利珠单抗(atezolizumab,Tecentriq/泰圣奇)联合贝伐珠单抗一线治疗肝细胞癌(HCC)的Ib期临床试验初步结果,21例可评估疗效患者的ORR为62%。2019年11月,ESMO亚洲大会报道了国际多中心III期试验IMbrave150(NCT03434379)主要结果,进一步证明Tecentriq +Avastin联合疗法(简称T+A)优于现有标准疗法索拉菲尼。
IMbrave150试验结果显示:T+A疗法明显改善了总生存期(mOS: NE vs 13.2个月),死亡风险降低42%(HR=0.58, p=0.0006),12个月生存率提高(67.2% vs 54.6%)。联合治疗组和索拉菲尼组的mPFS(中位无进展生存期)分别为6.8个月和4.3个月(p<0.0001),ORR(客观缓解率)分别为27%和12%(p<0.0001),3级及以上治疗相关不良事件(TRAE)发生率分别为38%和46%。
图表8. T+A的IMbrave150试验结果摘要
T+A联合疗法于2020年5月获得美国FDA批准,用于治疗既往未接受过系统治疗的不可切除性或转移性HCC患者,随后又分别于9月、10月和11月在日本、中国和欧洲获批同一适应症。截至目前,全球已有59个国家批准T+A联合疗法,用于治疗不可切除性HCC患者。
此外,T+A疗法在一线治疗转移性肾细胞癌(RCC)的II期试验中显示,在PD-L1阳性(≥5%)的患者中,联合疗法的PFS几乎是标准疗法舒尼替尼的2倍(14.7个月 vs 7.8个月)。后续的III期临床试验IMmotion151(NCT02420821)期中分析结果显示,在362例PD-L1阳性患者中,T+A组和舒尼替尼组的mPFS分别为11.2个月和7.7个月。除了T+A疗法,其他抗PD-(L)1单抗与小分子VEGFR抑制剂axitinib(阿西替尼,Inlyta/英立达),也在一线治疗RCC中显示出比标准疗法舒尼替尼更佳的疗效(图表9)。
图表9. PD-(L)1+VEGF(R)一线治疗肾细胞癌的有效性数据
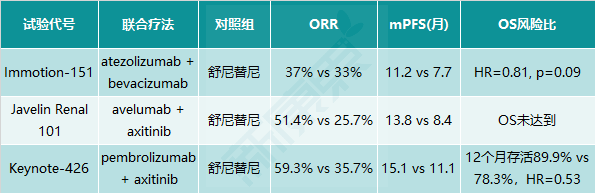
2019年4月,美国FDA批准Keytruda联合阿西替尼一线治疗晚期RCC,这是FDA针对该适应症批准的首个抗PD-1单抗联合疗法。2019年5月,美国FDA批准avelumab联合axitinib一线治疗晚期RCC,成为FDA针对该适应症批准的首个抗PD-L1单抗联合疗法。
PD-(L)1+化疗
罗氏最早提出免疫疗法与化疗的联合,在机制上依据是免疫检查点抑制剂需要肿瘤具有免疫原性才能发挥作用,而低剂量的化疗可以增强免疫原性及调节免疫应答,从而增强免疫治疗效果。免疫疗法能够逆转癌细胞对化疗的耐药性,提高癌细胞对化疗药物的敏感性并降低化疗的毒性。此外,联合化疗相比联合单抗能够降低治疗费用。
抗PD-1单抗联合化疗,已经在众多临床试验中显示出显著的疗效,被众多癌症诊疗指南收录和推荐。K药联合化疗一线治疗无EGFR、ALK突变的晚期非小细胞肺癌(NSCLC)是其中的著名代表。对于非鳞NSCLC,K药+培美曲塞/卡铂相比标准化疗,ORR从18.9%提升到47.6%,1年生存率从49.4%提升到69.2%。对于鳞状细胞NSCLC,K药+卡铂+紫杉醇/白蛋白紫杉醇相比标准化疗,ORR从35%提升到58%,mOS从11.3个月延长到15.9个月。此外,抗PD-(L)1单抗联合化疗在多种晚期癌症中都显示出良好的疗效,如NSCLC、小细胞肺癌、三阴性乳腺癌、鼻咽癌、消化道肿瘤等。
新出现的PD-(L)1联合疗法
PD-(L)1抑制剂联合疗法一方面对联用的免疫检查点抑制剂、靶向药物和化疗的靶点和品种进行扩展,另一方面扩充联用疗法的类型,比如溶瘤病毒、肿瘤疫苗等。
最新发表于Nature的一项研究表明,调控胆固醇代谢的关键蛋白PCSK9蛋白能够通过不依赖于胆固醇调节功能的机制,提高肿瘤对免疫检查点抑制剂的响应。利用CRISPR技术删除小鼠癌细胞中的PCSK9基因,会大大增强PD-1抗体的疗效。癌症小鼠模型显示,已获批上市的抗PCSK9单抗与抗PD-1单抗在抑制肿瘤生长方面产生了协同作用。鉴于PCSK9这个野生靶点在肿瘤中广泛存在,PD-(L)1 +PCSK9抗体联合疗法很可能会对多种癌症具有较好的疗效。
溶瘤病毒被认为会增加对免疫系统的新抗原暴露,提高肿瘤对免疫治疗的敏感性。近日,OncoMyx公司通过基因编辑,使粘液瘤病毒携带多达3个基因,临床前疗效数据证明该溶瘤病毒单独或与PD-(L)1抑制剂联合静脉或静脉给药后,显著减缓了多种肿瘤的生长,而且联合疗法缩小肿瘤和延长动物寿命的效果更佳。
结 语
由上可见,为了解决PD-(L)1抑制剂单药疗法应答率不高的缺陷,制药界可谓是上穷碧落下黄泉,试图尝试所有可能的联合疗法。即使在新冠疫情的影响下,全球在2020年前三季度仍然新开了750多项联合疗法试验,超过2019年全年新开总量。截至2020年9月,全球已有2900多项活跃的联合疗法试验。然而,目前只有少数组合显示出真正的临床优势,一些企业把III期临床变成了高通量筛选的地方,这种低效模式无法持续。一方面对于新的药物,可以从临床前就开始测试与PD-(L)1抑制剂联用,以提高转化概率。另一方面,可以通过基因筛选寻找PD-(L)1抑制剂的增敏剂。
希望制药界能够善用联合疗法,在PD-(L)1抑制剂的红海中寻找新的蓝海,在造福患者的同时推动企业的发展,避免研发资源的浪费。
